Escrito por: Elisa Pivatto Serra Curriculo Lattes: http://lattes.cnpq.br/1911164213272396 O envelhecimento é um processo natural da vida. Acontece aos poucos, é diferente para cada pessoa e vai progredindo com o tempo. A transição demográfica acontece quando começam a morrer menos pessoas e a nascer menos crianças. Com isso, a população vai ficando mais velha na maioria […]
Arquivos de Categoria: Deficiências
Retirado de: Agência FAPESP – Youtube Uma colaboração científica internacional identificou um possível caminho para combater a doença de Huntington, uma condição genética e hereditária que provoca a degeneração progressiva de células nervosas no cérebro. O estudo mostrou que bloquear a ação da proteína PRMT5 pode impedir a produção do RNA mensageiro responsável pela formação […]
Escrito por: Vitória Oliveira de Lacerda – Graduanda no curso de Bacharelado em Enfermagem pela Escola de Enfermagem de Ribeirão Preto da Universidade de São Paulo (EERP – USP)Lattes: http://lattes.cnpq.br/2950014641167671 A legislação brasileira garante diversos direitos às pessoas com Transtorno de Espectro Autista (TEA), sendo eles: atendimento prioritário em serviços públicos e privados, vagas reservadas […]
Estudo de Harvard, que analisou tecidos cerebrais humanos e realizou experimento em camundongos, sugere que baixos níveis do metal contribuem para o declínio cognitivo Escrito por: Estagiário sob orientação de Moisés Dorado Retirado de: Jornal da USP O conteúdo apresentado abaixo foi retraduzido para facilitar a leitura e o entendimento. Um estudo realizado por pesquisadores […]
Escrito por: Fabiana Faleiros, Deyse Cardoso de Oliveira Braga, Soraia Dornelles Schoeller, Sílvia Helena Henriques, Naira Beatriz Favoretto Cunha, Lorena Gomes Neves Videira e Adriana Cordeiro Leandro da Silva Grillo Um estudo recente e importante dedicou-se a investigar uma questão crucial: quais são as principais dificuldades e expectativas de pesquisa das pessoas com lesão medular […]
Pesquisador da USP fundou empresa a partir de trabalho que desenvolveu em programa de mestrado profissional Escrito por: Maria Luiza Negrão, do LAC – Laboratório Agência de Comunicação da ECAEditado por Diego Facundini, sob supervisão de Antonio Carlos Quinto e Silvana Salles Retirado de: Jornal da USP O conteúdo apresentado abaixo foi retraduzido para facilitar […]
Escrito por: Fabiana Faleiros, Flávia Binati, Karina Bimbatti, Kelly Graziani Giacchero Vedana, Jonas Carvalho e Silva, Christoph de Oliveira Käppler, Luís Sousa, Helena José, Isabel Rabiais, António Almeida e Geyslane Albuquerque O pensamento suicida é um comportamento influenciado por diversos fatores, sendo eles influenciados por fatores externos ou não, um deles é a saúde física […]
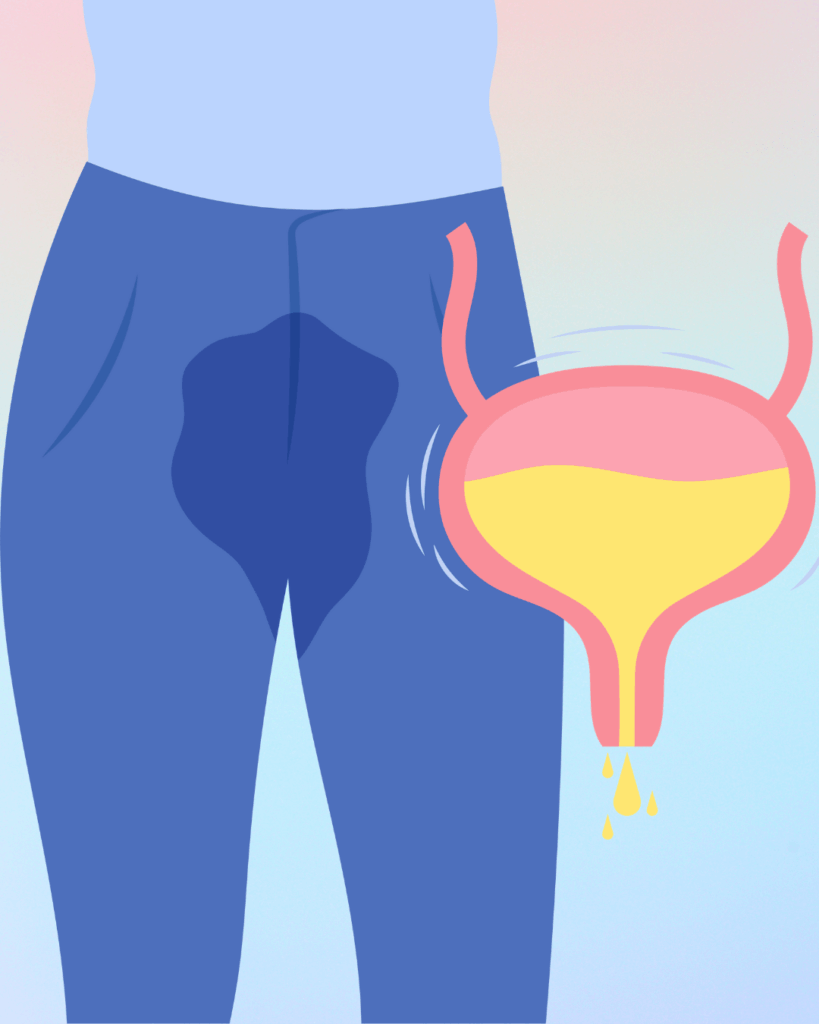
Conheça mais sobre a incontinência urinária e como isso afeta o dia a dia de pessoas que possuem lesões medulares. Escrito por: Neves Videira, Corbo, de Avila, Martins, Schoeller, Kappler e Faleiros Retirado de: Laboratório Neurorehab O conteúdo apresentado abaixo foi retraduzido para facilitar a leitura e o entendimento. Você sabe o que é a […]
Escrito por: Amanda Nascimento Retirado de: Jornal da USP A neurofibromatose tipo 1 (NF1) é uma condição genética rara que ocasiona manchas na pele e outros problemas em vários sistemas. Sem cura conhecida e com grande impacto na qualidade de vida, a doença tem poucas opções farmacológicas. O uso do selumetinibe é aprovado pela Agência […]
Pedro Modena cita um estudo internacional sobre morte celular e a liberação pela Anvisa do medicamento Kisunla Escrito por: Sophia Vieira Retirado de: Jornal da USP Estima-se que cerca de 50 milhões de pessoas convivem com a doença de Alzheimer no mundo. Com o envelhecimento global da população, esse número tende a aumentar, o que […]