O uso de estufa com calor seco é o método de descontaminação mais eficaz para inativar o vírus da covid-19 em máscaras cirúrgicas e respiradores (máscaras N95) usados por profissionais de saúde. O resultado foi obtido em pesquisa realizada no Hospital das Clínicas (HC) da Faculdade de Medicina (FM) da USP durante a pandemia. A estufa, além de manter a capacidade de filtração dos equipamentos de proteção, permite que sejam reaproveitados com segurança.
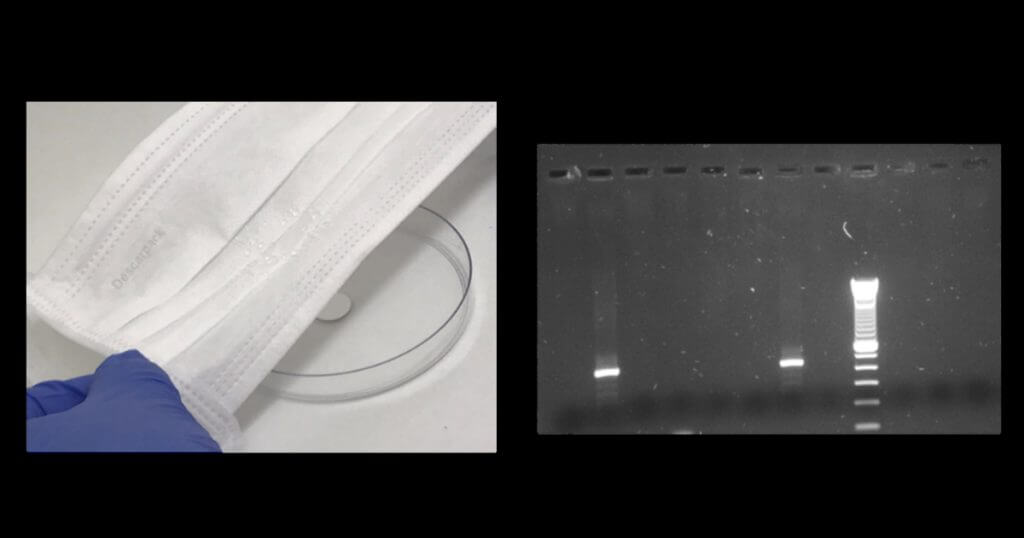
As conclusões do trabalho estão em artigo publicado em dezembro no International Journal of Infectious Diseases. “Na primeira fase do estudo, realizada em laboratório, diferentes métodos de descontaminação de máscaras foram utilizados e parâmetros como permeabilidade e filtragem das máscaras foram avaliados”, relatam a pesquisadora Marina Farrel Côrtes e a professora Silvia Figueiredo Costa, do Instituto de Medicina Tropical (IMT) e da FMUSP, que integraram o grupo que realizou o trabalho. “Na fase de ‘vida real’, feita no HC, a presença do vírus sars-cov-2 foi avaliada por meio do teste de RT-PCR antes e após a descontaminação.”

A pesquisa avaliou máscaras cirúrgicas e respiradores (máscara N95) de cinco fabricantes, além dos equipamentos usados em quatro métodos de descontaminação: calor seco (estufa), autoclavagem (autoclave), termodesinfecção (máquina de secagem térmica) e peróxido de hidrogênio (máquina de vapor). “Fragmentos das máscaras positivas por RT-PCR foram submetidas ao cultivo do vírus com o intuito de avaliar se o vírus permanecia viável e poderia ser transmitido”, apontam as pesquisadoras.
Além da inspeção visual para identificar sinais de deterioração, funcionalidade do elástico e clipe nasal, as máscaras foram avaliadas quanto a permeabilidade ao ar (passagem de ar sob pressão), resistência ao estouro (rompimento) e respirabilidade. “Nesse aspecto, foi verificada a diferença de pressão para o ar passar do lado de dentro para fora. Quanto menor essa diferença de pressão, menos resistência o material oferece para passagem do ar, ou seja, mais respirável é o material”, afirmam Marina e Silvia. “Também foi medida a eficiência da filtragem de partículas e capacidade de retenção de DNA, ou seja, o quanto a máscara consegue impedir a passagem de moléculas de DNA.”

Entre as 14 máscaras utilizadas pelos profissionais de saúde durante os plantões, o RNA de sars-cov-2 foi detectado por RT-PCR em duas delas antes da descontaminação, em particular as coletadas na primeira semana da pandemia, quando não havia protetores faciais disponíveis e antes da adoção de medidas de segurança. “Apenas uma máscara permaneceu positiva pela RT-PCR após a descontaminação em estufa, o que não significa que o vírus estava viável, apenas que o material genético permaneceu ali”, destacam as pesquisadoras. “Nenhum dos respiradores submetidos à cultura viral apresentou positividade.”
Descontaminação
Como todas as técnicas de descontaminação apresentaram bom desempenho após um ciclo, foi estudado o efeito de até cinco ciclos com estufa e autoclave, métodos mais comuns em hospitais. “O terceiro ciclo de descontaminação na autoclave afetou significativamente a resistência mecânica das máscaras cirúrgicas e descolou o clipe nasal dos respiradores, portanto não seria um método indicado para mais do que dois ciclos”, observam Marina e Silvia. “Por outro lado, a descontaminação na estufa, apesar da diminuição gradual da resistência ao estouro e diferencial de pressão em máscaras cirúrgicas, não apresentou diferenças práticas após cinco ciclos.”
As máscaras cirúrgicas perderam a capacidade de filtragem de DNA após o décimo ciclo de descontaminação na estufa, enquanto os respiradores mantiveram a capacidade de retenção. “O número de ciclos de descontaminação não afetou a eficiência de filtração de partículas das máscaras”, dizem as pesquisadoras. “A eficiência de filtração de partículas indica que máscaras cirúrgicas permaneceram com capacidade de filtração acima de 92% após os quatro ciclos de descontaminação testados na estufa e os respiradores acima de 96% após, pelo menos, dois ciclos de descontaminação na estufa e com vapor de peróxido de hidrogênio.”
Adicionalmente, 33 profissionais de saúde preencheram um questionário considerando vedação e desempenho de respiração das máscaras antes e após a descontaminação. “O estudo constatou que o mero uso da máscara, isto é, fatores como vestir e retirar, umidade da respiração e fala, já altera sua performance nos testes analisados quando comparada com a máscara nova”, explicam as pesquisadoras. “Porém essa diferença é baixa, menor do que as diferenças encontradas entre as diversas marcas de máscaras e, portanto, sem significado prático.”
A pesquisa é relatada no artigo Descontamination and reuse of surgical masks and respirators during covid-19 pandemic, publicado em 22 de dezembro no International Journal of Infectious Diseases. O trabalho teve a participação de Marina Farrel Côrtes, Evelyn Patricia Sanchez Espinoza, Saidy Liceth Vásconez Noguera, Anna S. Levin, Silvia Figueiredo Costa, do Laboratório de Investigação Médica (LIM- 49-Laboratório de Bacteriologia) e Lucy Santos Villas Boas, Noely Evangelista Ferreira, Tania Regina Tozetto-Mendoza, Maria Cassia Mendes Correa, do Laboratório de Investigação Médica (LIM 52-Laboratório de Virologia), do IMT e do Departamento de Moléstias Infecciosas e Parasitárias da FMUSP.
No HC, estiveram envolvidos o Centro Cirúrgico (Aline Alves Silva, Marion Elke Sielfeld Araya de Medeiros) e a Comissão de Controle de Infecção Hospitalar, Grupo de Controle de Infecção Hospitalar e Comitê da Crise da Pandemia da Covid-19 (Thais Guimaraes, Ana Rubia Guedes, Leila Suemi Harima Letaif, Amanda Cardoso Montal). Também participaram os pesquisadores Fernando Gonçalves Morais, do Instituto de Física (IF), e Vanderley M. John, da Escola Politécnica (Poli) da USP, além de Rayana Santiago de Queiroz, do Instituto de Pesquisas Tecnológicas do Estado de São Paulo (IPT), e Adriana Coracini Tonacio de Proença, do Hospital São Camilo, em São Paulo.
Fonte: Jornal da USP